心房細動+動脈硬化を合併した脳梗塞の最適な抗血栓療法は? 〜ATIS-NVAF試験が示した抗血小板薬併用のメリットなし〜

はじめに
心原性脳塞栓症の既往があり、かつ頸動脈や頭蓋内動脈にも動脈硬化性狭窄を認める。
日常診療で、このような病態が重複した患者さんの抗血栓療法に悩む場面は少なくありません。
心房細動には抗凝固薬、動脈硬化には抗血小板薬という直感的な考え方から、両者の併用を検討すべきでしょうか?
このクリニカルクエスチョンに対し、JAMA Neurology誌に掲載された日本の多施設ランダム化比較試験、ATIS-NVAF試験が重要な示唆を与えてくれます。

まず結論から:忙しい臨床医のための要点
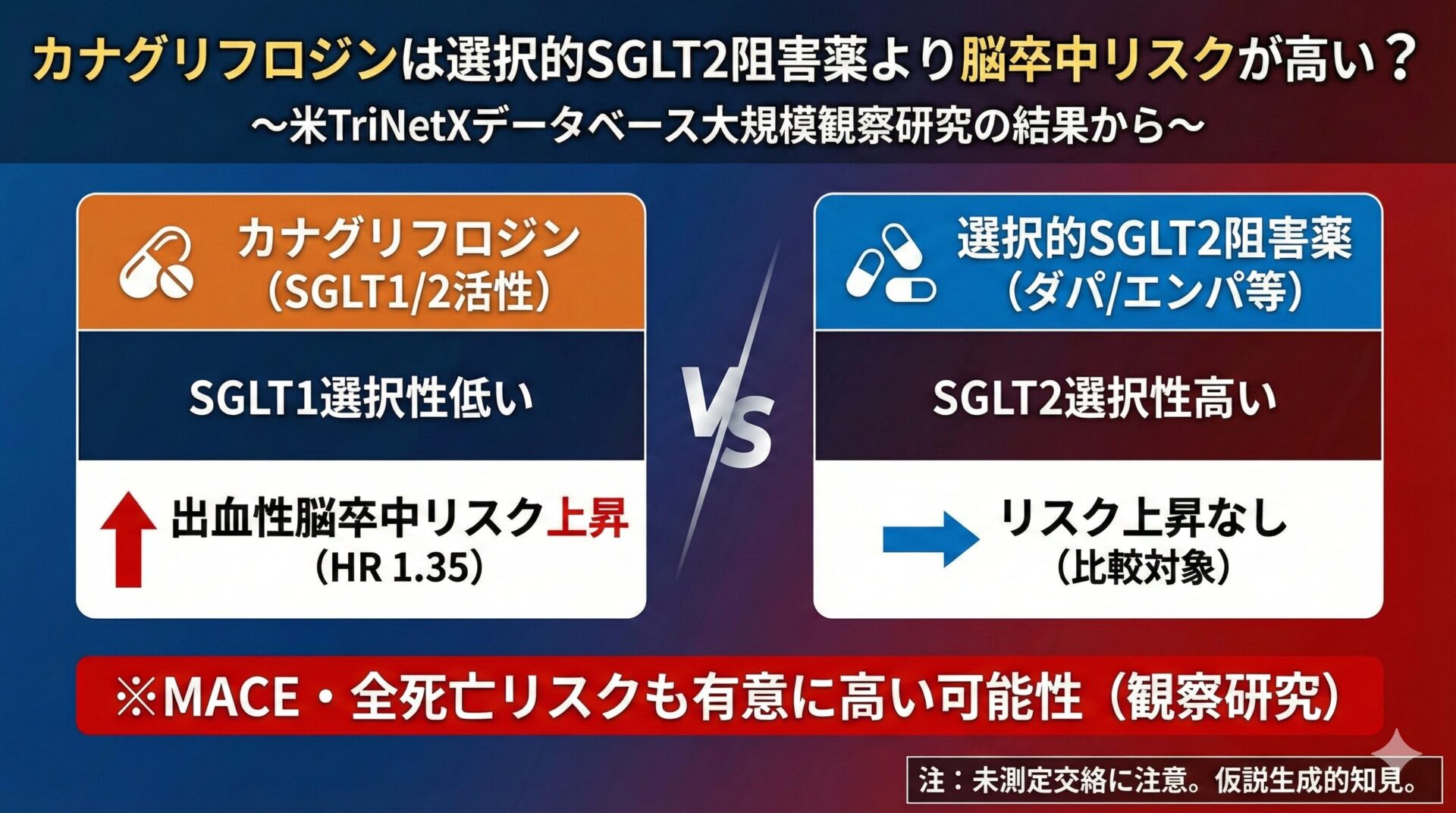
脳梗塞や一過性脳虚血発作(TIA)の既往があり、非弁膜症性心房細動(NVAF)と動脈硬化性疾患を合併する患者さんにおいて、抗凝固薬単剤に抗血小板薬を上乗せしても、2年間の複合アウトカム(虚血イベント+大出血)で優越性は示されませんでした(ハザード比 0.91, 95%信頼区間 0.53–1.55)。
一方で、臨床的に問題となる出血(大出血+臨床的に意義のある非大出血)は、併用療法群で有意に増加しました(ハザード比 2.42, 95%信頼区間1.23–4.76)。
以上より、実臨床における原則は、抗凝固薬単剤での管理が妥当であるという結論でした。
研究デザインの概要(PICO)
- P (対象): 発症8日~360日以内の脳梗塞/TIAの既往があり、非弁膜症心房細動と動脈硬化性疾患を1つ以上合併する患者。日本の41施設から316名(平均年齢77.2歳、女性28.5%)が登録されました。
- 登録期間:2017年4月~2022年4月。試験は2023年7月18日に無益性のため早期終了。
- I/C (介入/対照): 抗凝固薬+抗血小板薬の併用療法群 vs. 抗凝固薬の単剤療法群に、1:1の比率でランダムに割り付け(オープンラベル)。
- O (主要評価項目): 2年間の追跡における、複合アウトカム(虚血性心血管イベント または 大出血)の発生。
【薬剤プロフィール(参考)】
抗凝固薬の94%は直接経口抗凝固薬(DOAC)で、内訳はアピキサバンが42%を占めました。併用療法群で用いられた抗血小板薬は、アスピリン52%、クロピドグレル31%、シロスタゾール17%でした。
主要結果の詳細
1. 主要評価項目
併用療法群 17.8% vs. 単剤療法群 19.6%
HR 0.91 (95% CI, 0.53–1.55), P=0.64
→ 両群間に統計学的な有意差はなく、併用療法の優越性は示されませんでした。
2. 副次評価項目:虚血イベント
- 狭義の虚血イベント(TIAを除く):
併用療法群 11.1% vs. 単剤療法群 14.2% (HR 0.76, P=0.41) - 広義の虚血イベント(TIAを含む):
併用療法群 11.8% vs. 単剤療法群 14.2% (HR 0.81, P=0.53)
→ いずれの定義においても、併用による虚血イベントの有意な抑制効果は認められませんでした。
3. 安全性評価項目:出血
- 大出血+臨床的に重大な出血:
併用療法群 19.5% vs. 単剤療法群 8.6%
HR 2.42 (95% CI, 1.23–4.76), P=0.008
→ 併用療法群で統計学的に有意に出血イベントが増加しました。 - 大出血単独:
併用療法群 vs. 単剤療法群
HR 1.63, P=0.27
→ 大出血単独では有意差はありませんでしたが、増加傾向が見られました。
明日からの診療でどう活かす?
1. 原則は抗凝固薬単剤
非弁膜症性心房細動と動脈硬化性疾患を合併した脳梗塞/TIA後の二次予防において、抗血小板薬をルーチンで上乗せすることは推奨されません。
虚血性イベントの抑制効果が不確実な一方で出血リスクを有意に高めるためです。
2. 結果をそのまま適用できない例外を明確に理解する
この試験の結果をすべての患者さんに一般化できないことを理解するのが最も重要です。
特に、抗血小板薬の併用が標準治療となりうる以下の患者さんは、本試験の対象から除外されていました。
- 直近の冠動脈疾患: 12ヶ月以内の急性冠症候群(ACS)や経皮的冠動脈インターベンション(PCI)後
- 直近の血管内治療: 3ヶ月以内の頸動脈ステント留置術(CAS)や頭蓋内ステント留置術後
- 高い出血リスク: 6ヶ月以内の消化管出血や頭蓋内出血の既往がある患者さん
これらのケースでは、抗血小板薬の併用期間や種類について、循環器領域や脳血管内治療のガイドラインに基づいた個別の専門的判断が不可欠です。
3. 出血対策は標準ケアとして徹底する
高齢、腎機能低下、出血性疾患の既往などを考慮し、プロトンポンプ阻害薬(PPI)の併用や厳格な血圧管理、定期的な腎機能モニタリングといった一般的な出血リスク低減策は、治療法にかかわらず重要です。
※ 本試験でPPIなどの介入効果が検証されたわけではありません。
4. サブグループ解析の結果に過度に依存しない
事前に計画されたサブグループ解析では、特定の患者層で併用療法が有効であることを示すような結果は得られませんでした。
研究の強みと限界
- 強み:
・多施設共同のランダム化比較試験であり、臨床的に判断に迷う重要なテーマを扱っている
・対象患者も脳卒中発症後の中央値21日と実臨床に近い - 限界:
・オープンラベル試験であるためバイアスの可能性は否定できない
・使用薬剤が主治医裁量である
・日本人集団での結果であり、他の人種への一般化(=外的妥当性)には注意を要する
・イベント数が想定より少なく、無益性により早期中止となった
FAQ(よくある質問)
Q1. どの抗血小板薬が使われましたか?
A1. 併用療法群では、アスピリンが52%、クロピドグレルが31%、シロスタゾールが17%の割合で処方されていました。
Q2. DOACとワルファリンの比率は?
A2. 全体でDOACが94%を占め、ワルファリンは各群で約6%でした。現代の標準治療を反映した結果と言えます。
Q3. どの時期の患者さんが対象ですか?
A. 脳梗塞またはTIAを発症後、8日~360日(中央値21日)の患者さんが登録対象でした。
Q4. 試験はなぜ早期に中止されたのですか?
A. 事前に計画された中間解析で、このまま試験を継続しても併用療法群が単剤療法群を上回る(優越性を示す)可能性が極めて低いと判断された無益性が理由です。
参考文献
- 原著論文: Okazaki S, Tanaka K, Yazawa Y, et al. Optimal Antithrombotics for Ischemic Stroke and Concurrent Atrial Fibrillation and Atherosclerosis: A Randomized Clinical Trial. JAMA Neurol. Published Online October 6, 2025. doi:10.1001/jamaneurol.2025.3662
PUBMED: https://pubmed.ncbi.nlm.nih.gov/41051787/ - 試験登録情報: NCT03062319 / jRCTs051180202 / UMIN000025392
- 関連論説 (Editorial): Bernstein RA, Previch LE. Anticoagulation and Antiplatelet Therapy in Patients With AF and Atherosclerosis. JAMA Neurol. Published online October 6, 2025.