神経診断の近道は“病名”ではない 〜”病巣”×”機序”で組み立てる実践フレーム〜
はじめに
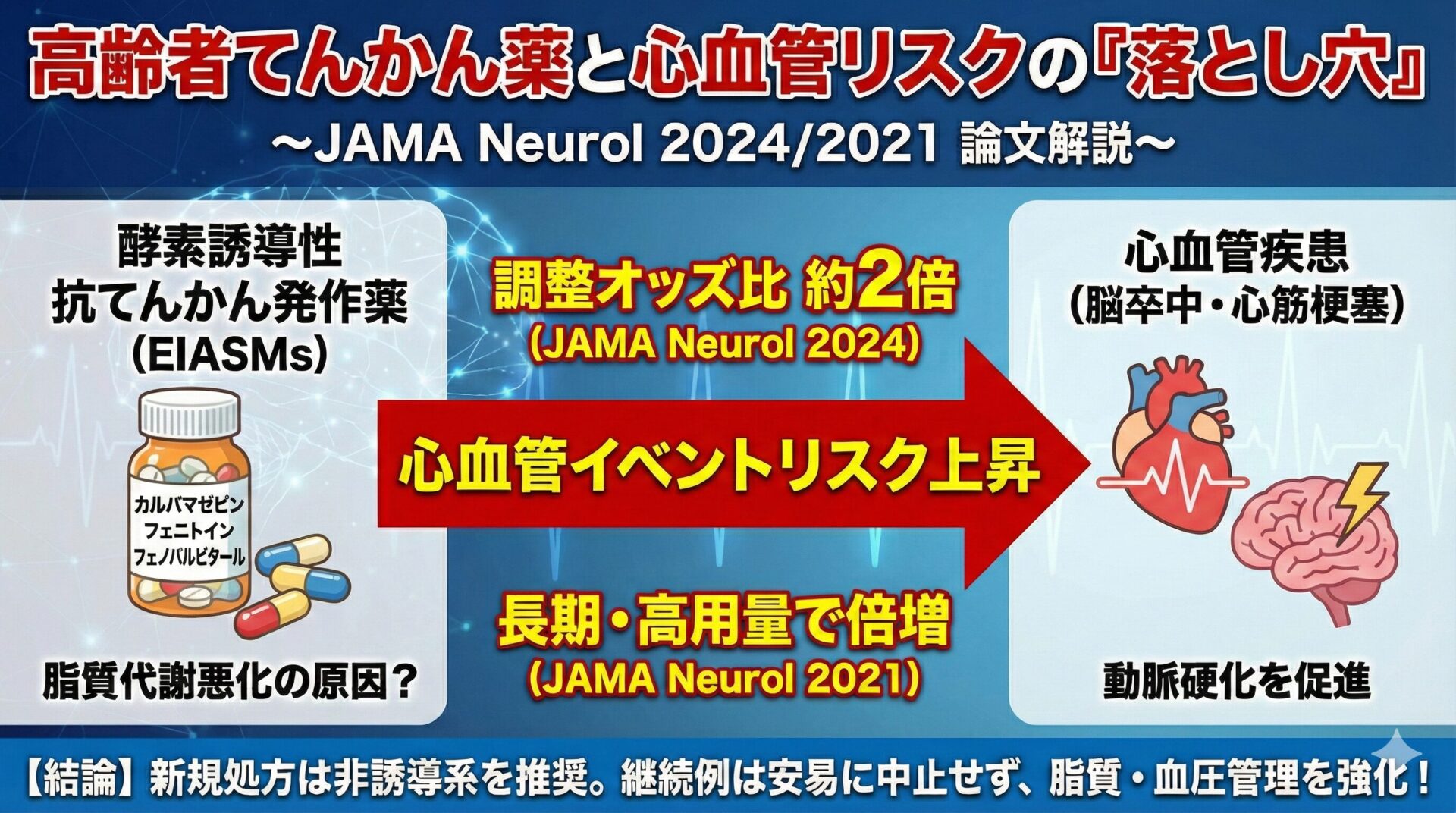
脳神経系の疾患では、似た症状でも障害部位も原因もまったく異なることが珍しくありません。
だからこそ、最初に病名を当てにいくのではなく、どこが障害されているのか(病巣)とどう障害されたのか(機序=病因・時間経過)から診断を構築するのが王道です。
この考え方は、神経診断の古典的な“型”であり、経験に依存しがちな“ゲシュタルト当て”で見落とすリスクを減らします。
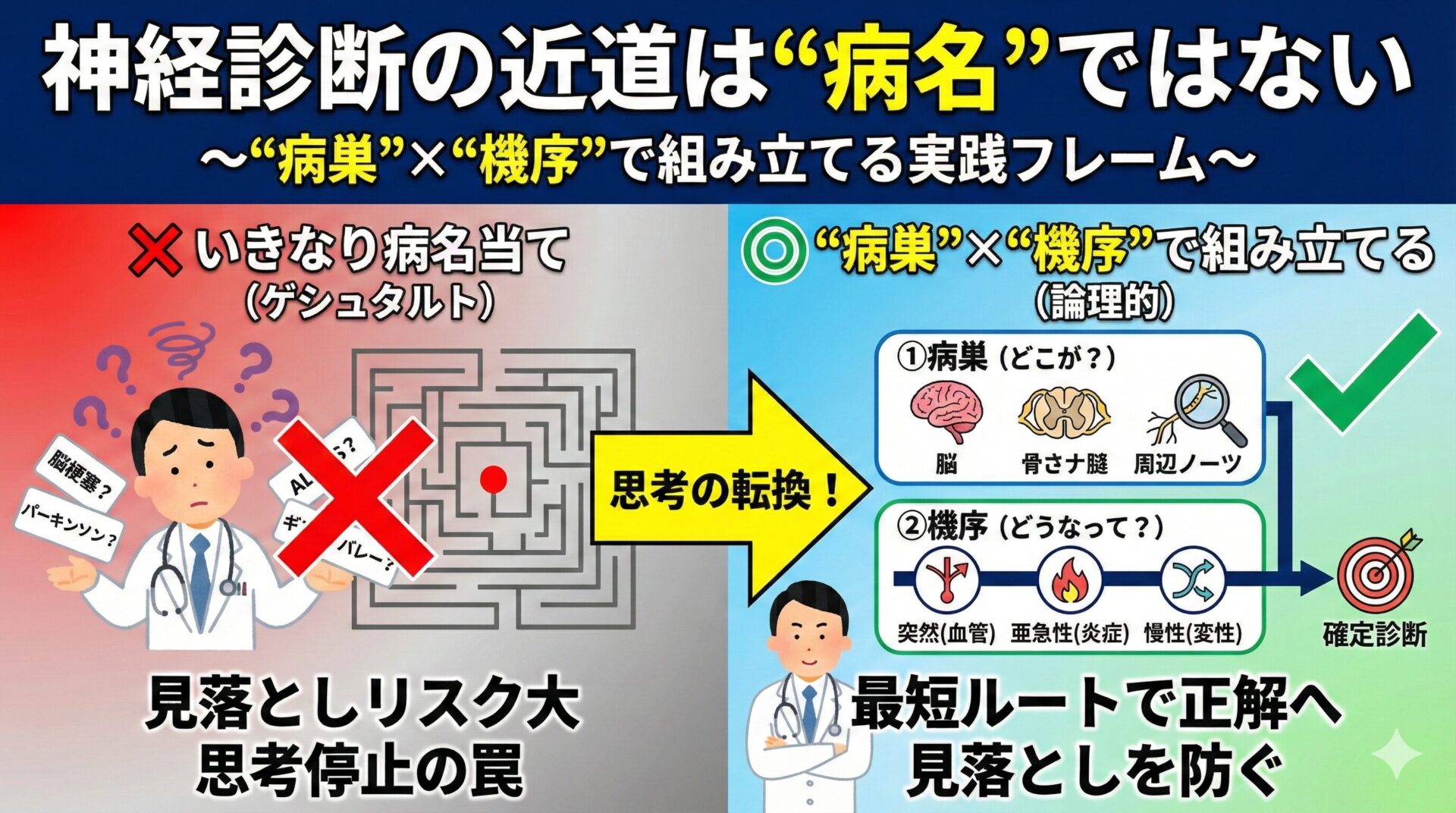
なぜ“病名当て”は危険なのか?
未知の疾患は想起できません。経験と知識の範囲外の疾患は、最初のステップで鑑別から脱落してしまいます。
また、神経疾患は表現型の多様性が大きく、その病気らしさに固執すると誤診を招きやすくなります。
初期印象が固定観念となり、その後の病歴や診察所見との矛盾を見逃してしまう“思考の早閉”は、診断エラーの典型的なパターンです。
まずは病名ではなく、病巣と機序を分けて考える。ここが出発点です。
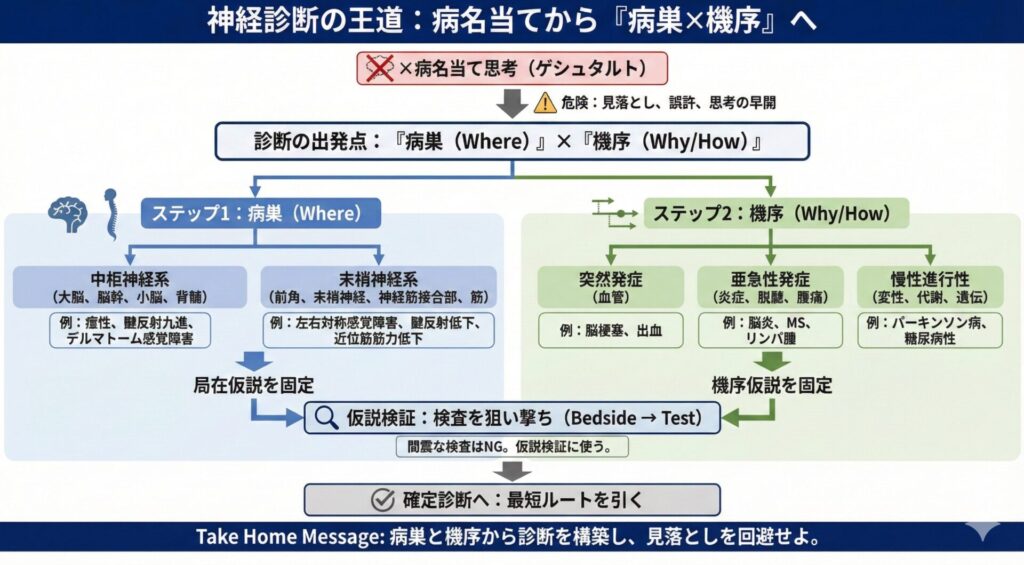
ステップ1:病巣を推測
症状と診察所見から、障害部位が中枢神経系(大脳皮質/深部核/脳幹/小脳/脊髄)なのか、末梢神経系(前角細胞/末梢神経/神経筋接合部/筋)なのかをまず切り分けます。
判断の“型”メモ
- 脊髄らしさ:
デルマトームに沿う感覚障害、膀胱直腸障害、痙性+腱反射亢進、 解離性感覚障害、など - 末梢神経らしさ:
長さ依存性の左右対称な感覚障害、腱反射低下、多発単神経炎でみられる非対称性の障害、など - 筋/神経筋接合部らしさ:
近位筋優位の筋力低下、感覚障害はなし、腱反射は低下〜正常、など
病歴が病巣を教えてくれることも多いです。
例えば、「ボタンが留めづらい」「小銭がつまめない」といった訴えは、手内筋の筋力低下や巧緻運動障害を示唆します。
ステップ2:機序を時系列で捉える
神経診察は、ある一時点でのスナップショットに過ぎません。その所見がいつから存在するものなのかを、病歴の積み重ねで判断する必要があります。
- 発症様式:
突然発症(例:血管障害)、亜急性発症(例:炎症・脱髄・腫瘍)、慢性進行性(例:変性疾患・代謝性疾患・遺伝性疾患)など - 誘因:感染、薬剤、外傷、代謝性要因など
- 背景:
糖尿病や既存の神経障害があると、所見の帰属が複雑になります。
病歴の時間軸を整理することが不可欠です。
症例で学ぶ:”病巣”×”機序”による最短ルート
症例A:突然発症の片麻痺+共同偏視
状況:会話中に突然、右への共同偏視と左片麻痺が出現。痙攣は目撃されず。
- 病巣:大脳半球、特に右の前頭眼野を含む中大脳動脈(MCA)領域をまず疑います。
- 機序:破壊性病変(脳梗塞)か、てんかん発作に伴う一過性の麻痺(Todd麻痺)かで分岐します。
現場での分け方(実践チェックリスト)
- 眼球偏倚の向き:
- 破壊性病変(例:右MCA梗塞) → 眼は病巣側を向きます。
- てんかん発作時 → 眼は病巣と反対側を向きやすいです。
- 経過:
持続性の共同偏視と高いNIHSSスコアは、主幹動脈閉塞(Large Vessel Occlusion: LVO)を強く示唆します。 - 随伴所見:
自動症、舌咬傷、尿失禁などはてんかん発作を支持します。 - 画像/補助検査:
MRIの拡散強調画像(DWI)での高信号やMRA/CTAでの血管閉塞は脳梗塞を示唆します。
一方、DWIが陰性でASLなどの脳灌流画像で過灌流を認めれば、てんかん発作の可能性が高まります(ただし、発作後の灌流は正常〜低灌流のこともあり、過灌流は絶対ではない。てんかん発作では過灌流が多いが、正常/低灌流のこともあるため単独所見で決め打ちしない。また、DWIやFLAIRで大脳皮質や視床枕が高信号域を呈することもある)。
脳波も早期に考慮します。
学び:“共同偏視+片麻痺”はまず大脳皮質(MCA領域)の病変を軸に考えます。ただし、てんかん発作後のTodd麻痺との分岐点を常に意識し、眼球偏倚の向き・時間経過・灌流所見などで早期に判断することが重要です。持続的な共同偏視に高NIHSSが伴えばLVOの可能性が高く、早期の血管評価(CTA/MRA)を優先する。
症例B:易疲労性の嚥下障害と鼻声、夕方に悪化
状況:数週間で進行する構音不明瞭と嚥下困難。夕方になると症状が悪化し、上肢の近位筋のだるさも自覚。時々、眼瞼下垂も出現する。
- 病巣:神経筋接合部を第一候補とします(脳幹や多発脳神経障害も鑑別に)。
- 機序:自己免疫性疾患、特に重症筋無力症(MG)を最優先に考えます。
現場での分け方(実践チェックリスト)
- 日内変動と易疲労性:
神経筋接合部疾患の典型的な特徴です。
脳幹梗塞であれば、通常は突然発症かつ症状は持続的で錐体路徴候を伴うことが多いです。 - 神経診察:
感覚は正常、腱反射は保たれるか軽度低下、筋力低下は近位筋優位。
上眼瞼挙筋や四肢頸部の易疲労性やカーテン徴候などを確認します。 - 簡便な検査:
氷や凍らせた保冷剤をまぶたに乗せて眼瞼下垂の改善を見るアイスパックテスト(両側眼瞼に数分間の冷却を行い,挙上量が>2 mm改善すれば陽性,ベッドサイドでの特異度は概ね高い)や呼吸機能を測定し、クリーゼのリスクを評価します。 - 電気生理学的検査:
低頻度反復刺激試験での漸減現象、単線維筋電図でのjitterの増大を確認します。 - 血液・画像検査:抗アセチルコリン受容体抗体や抗筋特異的チロシンキナーゼ(MuSK)抗体を測定し、胸部CTで胸腺腫の有無を評価します。
※ 抗アセチルコリン受容体抗体と抗筋特異的チロシンキナーゼ抗体を同時に測定すると保険診療上、査定の対象になります。
学び:“嚥下・構音障害+日内変動”というキーワードからは、まず神経筋接合部を想起します。脳幹病変や運動ニューロン疾患に思考が飛ばないよう、病巣=神経筋接合部と仮説を立ててから検査を組み立てることで、最短の診断ルートを辿れます。
具体的なワークフロー:
Bedside → Testの順で狙い撃ち
病歴と診察で局在仮説を先に固定し、検査はその仮説検証に使う。
これが神経診断の鉄則です。
闇雲な検査はノイズを増やし、かえって診断を遠ざけます。
- 病歴:
発症様式/経過、局在の手がかり、併発症状(高次脳機能・自律神経・運動と感覚の解離)、誘因、基礎疾患、薬剤歴、家族歴、生活歴(嗜好や住環境など) - 系統的な神経診察(Strokeを疑う際はまずはNIHSSなど最小限でも可):
意識・高次脳機能、脳神経、運動系、反射、感覚系、運動失調、姿勢・起立・歩行、髄膜刺激徴候、自律神経系 - 神経学的所見から解剖学的診断(例:左皮質、右橋、頸髄、尺骨神経…)
- 病歴から機序仮説を付ける(突然=血管、亜急性=炎症/脱髄、慢性=変性…)
- 検査を“仮説に沿って”最小限で選ぶ
- 例:頸髄イベント疑い→頸椎MRI(T1/T2, 造影±)
- 例:末梢神経疑い→神経伝導検査/針筋電図、必要に応じて自己抗体
- 例:筋原性疑い→CK, 筋MRI, 筋生検
よくあるピットフォールと回避策
- 顔面所見の確認漏れ:
片麻痺=大脳半球と短絡的に考えず、橋・内包・脊髄病変の可能性も常に考慮する。 - 既存所見の誤帰属:
糖尿病性神経障害による腱反射低下を“今回の病態”と誤解しないよう、病歴の時間軸を必ず整理する。 - “病名ラベル”で思考停止:
初期印象をメモしつつ、それに矛盾する所見もリストアップする習慣をつける。
Take Home Message
- 神経診断の出発点は病名当てではなく、病巣(どこが)と機序(どうなった)を特定すること。
- 病巣は中枢か末梢か、機序は発症様式(突然/亜急性/慢性)から大別し、鑑別疾患を絞り込む。
- 画像や電気生理検査などの各種検査は、病歴と診察から立てた病巣×機序の仮説を検証するために、的を絞って選択する。
参考文献
杉田陽一郎. 病態生理と神経解剖からアプローチするレジデントのための神経診療. 医学書院; 2023.
https://www.igaku-shoin.co.jp/book/detail/111563