【保存版】脳神経内科医が教える片頭痛診療の進め方 〜診断・急性期治療・予防療法まで10ステップで整理〜

- 一般内科外来や救急外来で片頭痛患者さんを診る非専門医
- 鎮痛薬としてトリプタンを出して満足してしまう
- 片頭痛予防療法を始めるタイミングに迷う
片頭痛の診断から急性期治療、予防療法、MOH対策、長期管理まで
を10ステップで理解できる
はじめに
片頭痛診療は、よくある疾患ですが、診断が合っていても治療でつまずきやすいです。
- 急性期治療だけが増える。
- 予防療法に進めない。
- 薬剤の使用過多による頭痛(MOH)を疑っても動けない。
その結果、片頭痛患者さんは長く困り続けます。
この記事では、片頭痛診療を10ステップの型で整理します。
ベースにするのは、欧州専門家パネルが提案した “10 Steps” です。
そこに、2026年時点の日本の保険診療と、実地臨床で迷いやすいポイントを加えました。
最初に全体像をつかみたい先生にも、
自分の片頭痛診療を一度整理し直したい先生にも、
この1本が土台になるように書いています。
まず押さえる3点
- 片頭痛診療は、まず正しく疑うことから始まる
- 急性期治療だけで引っ張りすぎず、予防療法へ進む患者を見逃さない
- MOH、併存症、長期管理まで含めて考えて初めて診療が安定する
片頭痛診療10ステップの全体像
- 片頭痛を疑う
- 二次性頭痛を除外し、ICHD-3で診断する
- 片頭痛はコントロールする病気だと共有する
- 急性期治療を最適化する
- 予防療法へ進むべき患者を見極める
- 小児や特殊な集団では見方を変える
- 頭痛日数と生活支障を定量評価する
- MOHを見逃さず介入する
- 併存症を踏まえて予防薬を選ぶ
- 長期管理と逆紹介まで見据える
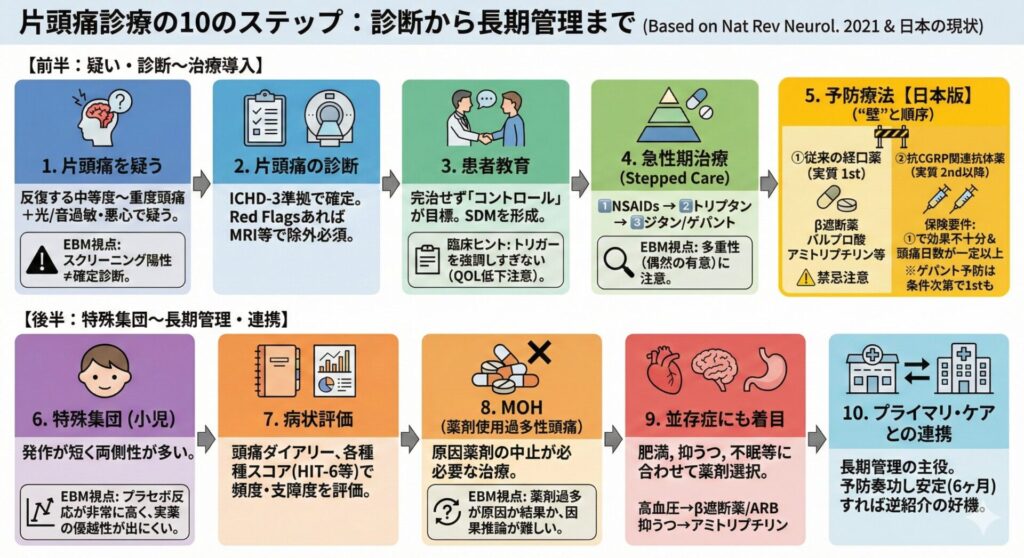
エビデンスに基づいた片頭痛診療の10ステップを日本の臨床でどう実践するか?
Step 1:まず片頭痛かもしれないと疑う
片頭痛を疑えないと、その後の治療は全部ずれます。
反復する中等度〜重度の頭痛があり、
悪心、嘔吐、光過敏、音過敏、体動で悪化のいずれかがあれば、まず片頭痛を疑います。
患者さんは、頭がズキズキしますというとは限りません。
「頭痛で動けない」
「暗い部屋で寝たくなる」
「吐き気がして仕事にならない」
こうした訴えも、十分に片頭痛らしい所見です。
ここで大事なのは、
“ただの頭痛”として流さないことです。
片頭痛を早い段階で疑えるだけで、
診断の精度も、治療の入り口も、一気によくなります。
Step 2:二次性頭痛を除外しつつ、ICHD-3で診断する
片頭痛っぽいで止めると、危ない頭痛も、治せる片頭痛も見逃します。
まずはスクリーニングとして、
ID-Migraine™の3項目を確認します。
・悪心があるか
・光過敏があるか
・生活に支障が出ているか
このうち2項目以上が当てはまれば、片頭痛の可能性は高まります。
ただし、これは拾い上げの道具です。
これだけで確定診断にはできません。
最終的には、国際頭痛分類第3版(ICHD-3)で診断します。
そして同時に、二次性頭痛を見逃さないことが必要です。
たとえば、
- 突然発症の激しい頭痛、
- 進行性に悪化する頭痛、
- 発熱や意識障害を伴う頭痛、
- 神経脱落症状を伴う頭痛、
- 50歳以降の新規頭痛
では、二次性頭痛を必ず考えます。
つまり診断は、
広く拾って、最後は絞り込む
この二段構えです。
▼診断をもう少し深掘りしたい方へ
片頭痛を疑ったときに、非専門医がどこで迷いやすいのかを整理したい方は、こちらも参考になります。

Step 3:片頭痛は“我慢する病気”ではなく、コントロールする病気だと共有する
患者さんとの最初の認識合わせが、その後の治療継続率を左右します。
片頭痛診療で意外と大事なのは、
最初の説明です。
頭痛があるたびに薬を飲むしかない病気
と思っている患者さんは少なくありません。
でも実際には、片頭痛は
発作を減らし、生活支障を減らし、自分で扱える状態を目指す病気です。
ここを最初に共有しておくと、
急性期治療だけで引っ張り続ける流れを断ちやすくなります。
説明は難しくなくて大丈夫です。
たとえば、
「痛みをその場で抑える治療と、頭痛そのものを起こりにくくする治療があります」
「今後はその両方を考えていきます」
これだけでも十分です。
Step 4:急性期治療は、薬の種類より“いつ飲むか”がまず重要
効かない原因は、薬剤選択より服用タイミングにあることが少なくありません。
急性期治療は、基本的に次の流れで考えます。
まずNSAIDs。
それで不十分ならトリプタン。
さらに難しい場合は、ジタンやゲパントを検討します。
ただし、ここで本当に大事なのは
何を出すかだけではなく、いつ飲むかです。
トリプタンが効かない患者さんでも、
実は服用タイミングが遅いだけ、ということは珍しくありません。
頭痛が強くなり切ってから飲むより、
発作早期に飲んだ方が効きやすい。
これは外来で何度も確認したいポイントです。
また、トリプタンで不十分なら、
同じ薬を漫然と続けるのではなく、
剤形変更、他のトリプタンへの変更、
あるいは新規機序薬への切り替えを考えます。
リメゲパントの登場で、
急性期治療と予防療法の両方を見据えた選択肢も広がりました。
▼急性期治療をさらに深掘りしたい方へ
どの薬を選ぶかより先にいつ飲むか、を整理したい方は、こちらの記事が役立ちます。

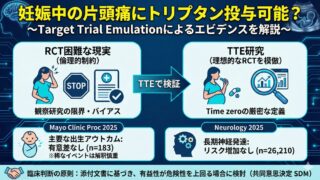
妊娠中や妊娠希望の患者さんで急性期治療に迷う場面は、こちらも参考になります。
Step 5:予防療法はまだ早いと迷っているうちに導入機会を逃しやすい
急性期薬が増えてきた時点で、予防療法を考えるべき患者はかなりいます。
片頭痛診療でよくある失敗は、
急性期治療だけで長く粘りすぎることです。
予防療法を考える目安は、
月2回以上の発作がある、
生活支障が大きい、
急性期薬の使用回数が増えてきた、
このあたりです。
2026年3月時点、日本の保険診療では、
まず経口予防薬を考えます。
プロプラノロール、
バルプロ酸、
アミトリプチリン、
ロメリジン
などです。
そのうえで、
既存薬で効果不十分、
あるいは条件を満たす場合に、
CGRP関連抗体薬やゲパントを検討します。
ここで実務上かなり重要なのが、
プロプラノロールとリザトリプタンの併用です。
日本では添付文書上、禁忌です。
この組み合わせになりそうなら、
急性期薬か予防薬のどちらかを見直す必要があります。
予防療法は、
最後の手段ではありません。
反復性片頭痛は慢性片頭痛へ進行する疾患と考え、
急性期薬が増え始めた時点で、早めに考える方が診療は安定します。
▼予防療法をさらに深掘りしたい方へ
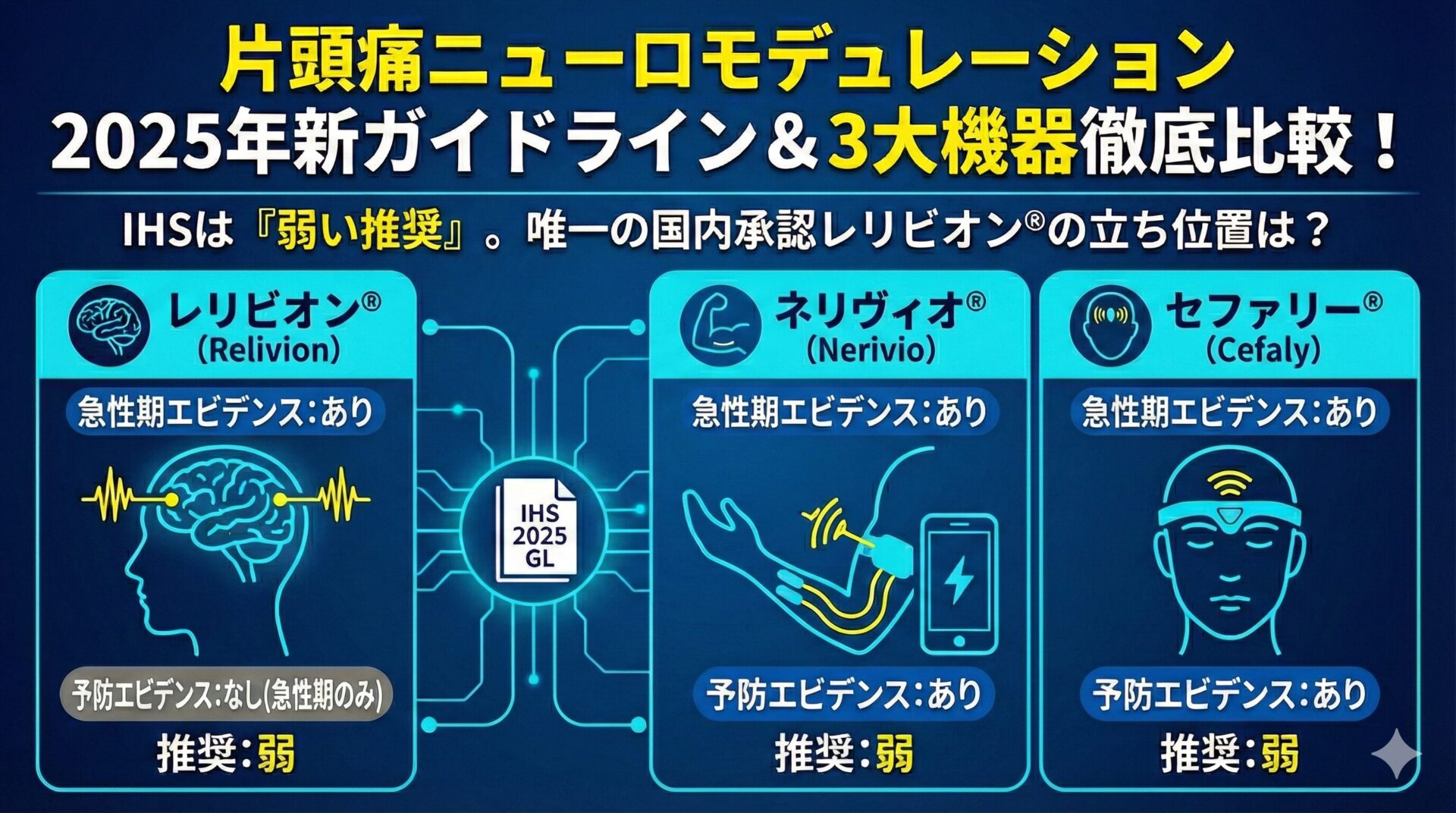
経口予防薬とCGRP関連抗体薬の違いを整理したい方は、こちらがおすすめです。


どの患者にCGRP関連抗体薬が効きやすいかを知りたい方はこちら。

CGRP関連抗体薬とゲパントの使い分けを整理したい方はこちら。

Step 6:小児の片頭痛は、成人の感覚で診ると外しやすい
片側性にこだわると、小児片頭痛は見逃します。
小児の片頭痛は、
成人のミニチュア版ではありません。
まず、持続時間が短いことがあります。
成人より短く終わるので、受診時にはもう落ち着いていることもあります。
次に、痛みの場所です。
成人のような典型的な片側性ではなく、
両側性や前頭部痛として出ることがあります。
さらに重要なのが、
光過敏や音過敏をうまく言葉にできないことです。
その場合は、
暗い部屋で寝たがる、
テレビやゲームを嫌がる、
音を嫌がる、
こうした行動から推定します。
小児では、
言葉より行動を見る
これがかなり大事です。
また、小児領域ではプラセボ反応が高く、
薬の試験でも実薬の差が見えにくいことがあります。
だからこそ、
生活指導、安心感のある説明、
家族を含めた共同意思決定が、
成人以上に大切になります。
Step 7:診療の成否は、頭痛の強さではなく“生活支障”まで見て決まる
頭痛日数だけでは、治療がうまくいっているかはわかりません。
「最近どうですか?」
だけでは、診療の質は上がりません。
患者さんの記憶は、
直近の強い頭痛に引っ張られやすいです。
そのため、頭痛ダイアリーはほぼ必須です。
さらに、
頭痛日数だけでなく、
生活支障を数字で見ることが重要です。
外来で使いやすいのは、
HIT-6、MIDAS、MIBS-4です。
HIT-6は、今の支障度を見やすい。
MIDASは、少し長いスパンでの支障を見やすい。
MIBS-4は、発作間の不安や支障を見やすい。
つまり、
痛みの評価だけでは足りない
ということです。
患者さんが困っているのは、
頭痛そのものだけではありません。
仕事、家事、育児、外出、予定、気分。
そこまで見て初めて、治療が効いているかがわかります。
▼効果判定をさらに深掘りしたい方へ
頭痛ダイアリーの代替指標の限界について知りたい方はこちら。

Step 8:MOHは患者さんの自己責任ではなく、診療で介入すべき病態
薬の飲みすぎはダメで終わると、関係も治療も崩れます。
薬剤の使用過多による頭痛(MOH)は、片頭痛診療で最もはまりやすい落とし穴です。
まず前提として、
頭痛が月15日以上あること。
そのうえで、
トリプタン、エルゴタミン、複合鎮痛薬などは月10日以上、
NSAIDsなどは月15日以上の使用が3か月以上続くと、MOHを考えます。
以前は、原因薬をまず止める、
という考え方が主流でした。
いまはそれだけではありません。
原因薬の使いすぎを抑えながら、
強力な予防薬を早めに入れて、
発作回数そのものを減らす考え方が重要になっています。
ここで忘れたくないのは、
因果の向きです。
薬を使いすぎたから悪くなった。
それは一部は正しいです。
でも実際には、
片頭痛が慢性化し、重症化した結果、
薬を使わざるを得なくなった、
という面もあります。
だからMOHを、
患者さんの“自己責任”として扱わないことが大切です。
病態が悪化しているサインとして捉え、
治療を立て直すきっかけにします。
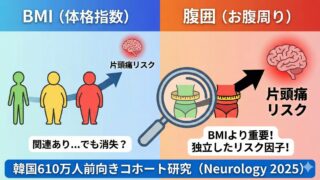
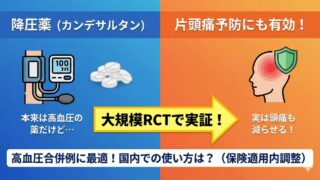
Step 9:予防薬は、片頭痛だけで選ぶより併存症で選ぶと当たりやすい
うつ、不眠、高血圧、肥満を見れば、薬の選び方はかなり変わります。
片頭痛患者さんは、
片頭痛だけを持っているわけではありません。
うつ
不眠
高血圧
肥満
てんかん
こうした併存症が、治療選択に直結します。
たとえば、
うつや不眠が目立つなら、アミトリプチリン
高血圧や頻脈があるなら、プロプラノロール
肥満があるなら、トピラマート
てんかんがあるなら、バルプロ酸やトピラマート
を考える。
もちろん、
保険適用や副作用、
妊娠可能性などの確認は必要です。
それでも、
片頭痛だけを見て薬を選ぶより、
患者背景まで見て選ぶ方が当たりやすいです。
診療がうまい先生ほど、
病名ではなく患者全体を見ています。
▼併存症を踏まえた治療選択をさらに知りたい方へ
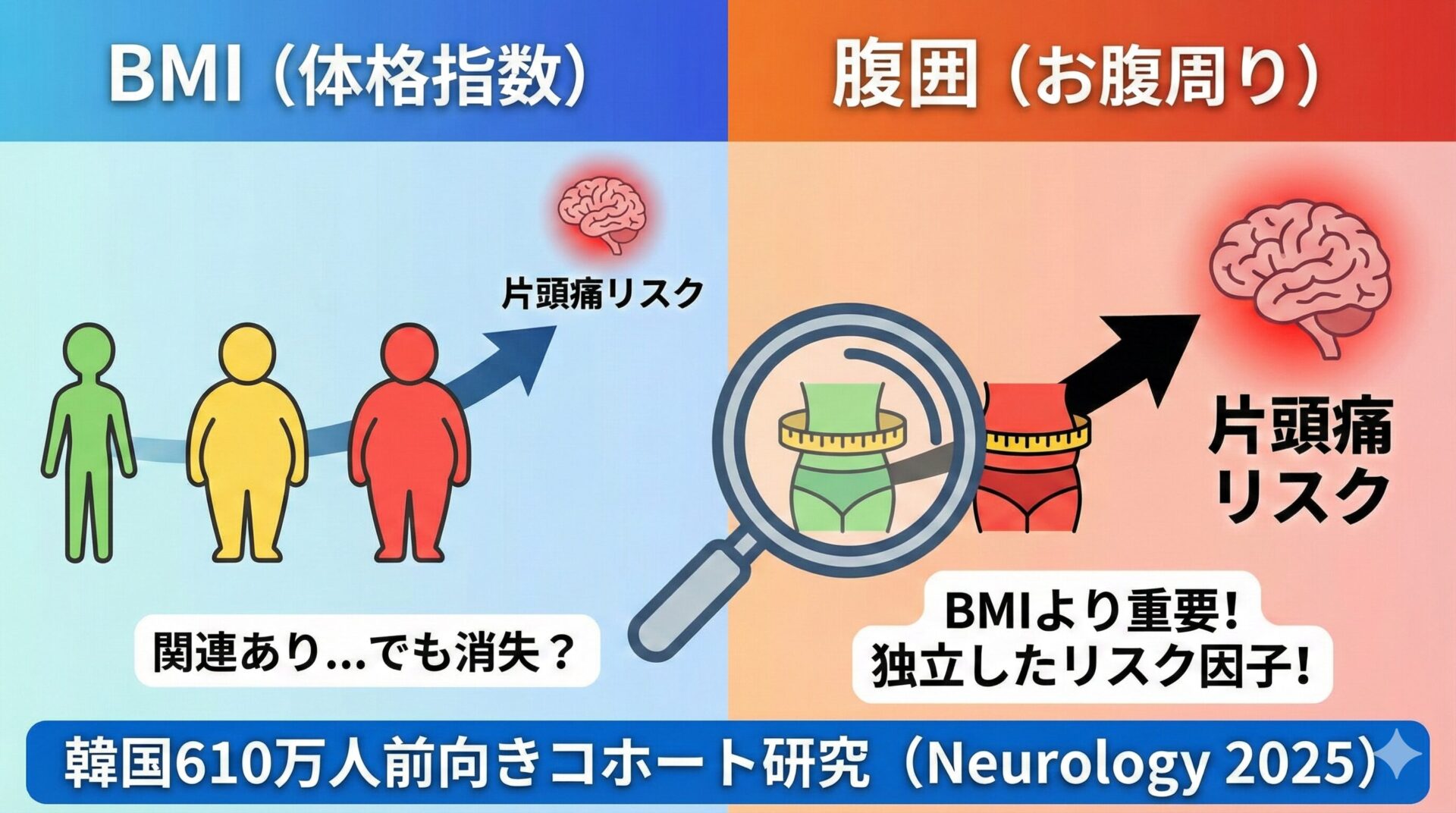
肥満と片頭痛の関係を整理したい方はこちら。
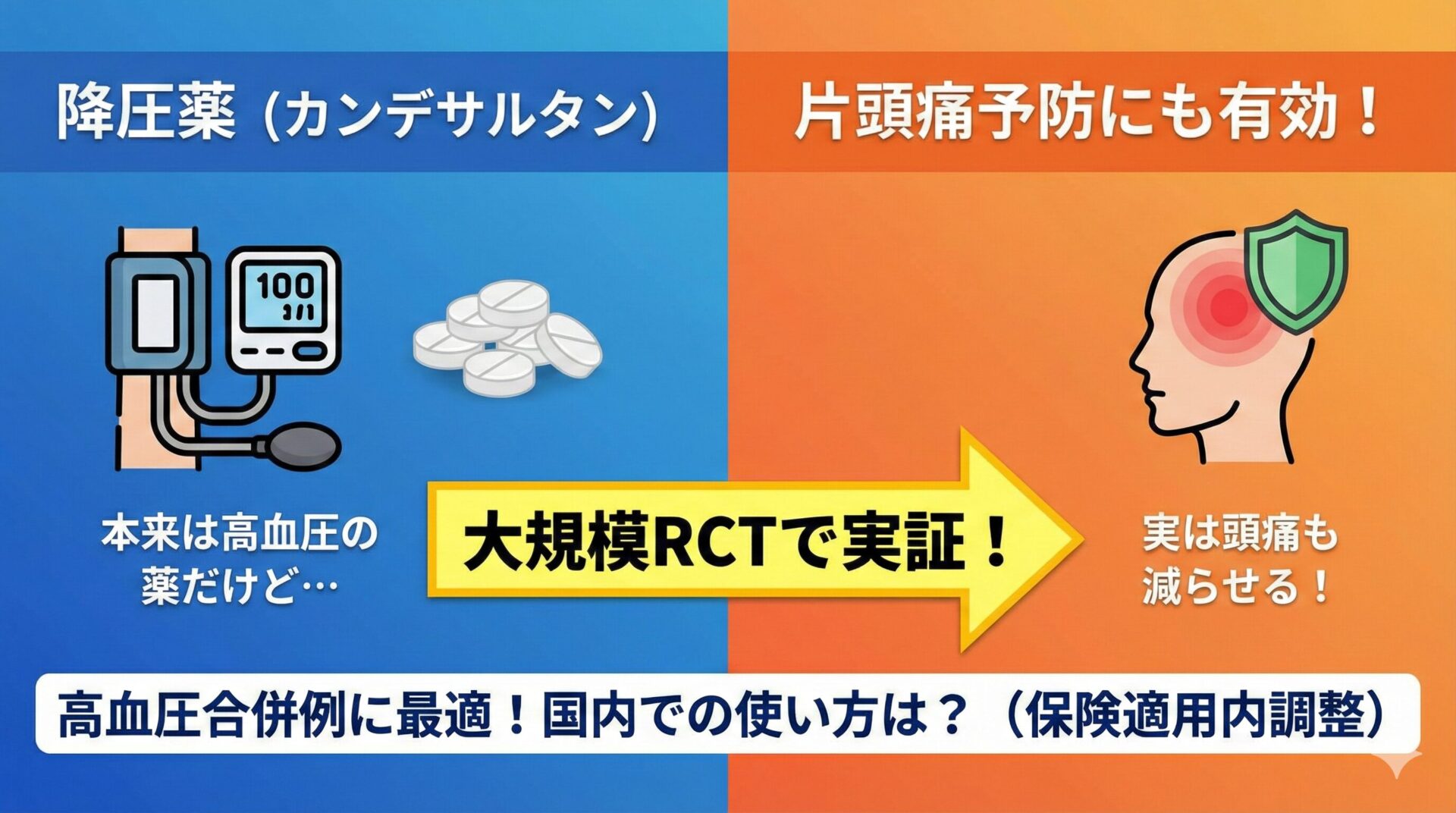
高血圧を併存している患者さんでの予防療法を知りたい方はこちら。
Step 10:ゴールは通院継続ではなく、患者さんが自分で頭痛を扱える状態
専門医につなぎ続けること自体は、診療の最終目標ではありません。
片頭痛診療のゴールは、
専門医の外来に通い続けることではありません。
患者さんが、
自分の頭痛のパターンを理解し、
急性期薬を適切に使い、
必要なら予防療法を続け、
地域で安定して生活できることです。
予防療法で発作頻度がしっかり減り、
その状態が6〜12か月安定していれば、
逆紹介を考えてよい場面が多いです。
このときに大事なのは、
ただ返すことではありません。
再燃したときの対応、
急性期薬の使い方、
予防療法の継続方針、
再紹介の目安。
こうした情報を整理して返すと、
地域連携の質がぐっと上がります。
出口まで設計して初めて、
片頭痛診療は完成します。
Take Home Message
1. 片頭痛診療は正しく疑うところから始まる
片頭痛を疑えないと、その後の治療は全部ずれます。
まず広く拾い、最後はICHD-3で絞り込む。
そのうえで二次性頭痛を見逃さない。
これが最初の土台です。
2. 急性期治療だけで引っ張りすぎない
片頭痛診療は、痛み止めを出し続けるだけでは安定しません。
発作の頻度、生活支障、急性期薬の使用回数を見て、
予防療法へ進むべき患者を早めに見極めることが重要です。
3. MOH、併存症、出口戦略まで見て初めて診療が安定する
MOHは自己責任ではなく病態の悪化として捉える。
併存症を踏まえて予防薬を選ぶ。
安定したら地域へつなぐ。
この長期戦略があると、片頭痛診療は一気にうまくいきます。
よくある質問(FAQ)
Q1. トリプタンが効かない場合はどうすればいいですか?
まず服用タイミングを確認します。
効かない原因は、薬の種類よりタイミングにあることが少なくありません。
それでも不十分なら、
- 別のトリプタンへの変更
- 剤形変更
- ラスミジタンやゲパントへの切り替え
を考えます。
Q2. MOHをどう防げばいいですか?
急性期薬の使用回数を見える化することが第一です。
そのために頭痛ダイアリーが役立ちます。
加えて、
急性期薬が増えてきた時点で予防療法を検討することが大切です。
発作回数そのものを減らすことが、MOH予防の近道です。
Q3. 片頭痛でMRIはいつ撮るべきですか?
典型的な反復性片頭痛で、
神経学的異常がなく、
経過も一貫している場合は、
毎回画像検査が必要とは限りません。
一方で、
- 突然発症の激しい頭痛
- 進行性に悪化する頭痛
- 発熱や意識障害を伴う頭痛
- 神経脱落症状を伴う頭痛
- 50歳以降の新規頭痛
では、二次性頭痛を除外するために画像検査を積極的に考えます。
Q4. 予防療法は月に何回くらいの頭痛から考えるべきですか?
目安の一つは、月2回以上の発作があり、
日常生活への支障が大きい場合です。
ただし回数だけでは決まりません。
頭痛が少なくても、
毎回寝込む、仕事に大きく支障が出る、急性期薬が増えているなら、
予防療法を考える価値があります。
Q5. CGRP関連薬やゲパントはどのタイミングで検討しますか?
既存の経口予防薬で効果不十分な場合、
副作用で続けにくい場合、
あるいは条件を満たす場合
に検討します。
最後の最後まで待つより、
今の治療で明らかに行き詰まっているなら、
早めに次の選択肢として考える方が実践的です。
Q6. 妊娠希望・妊娠中の片頭痛治療はどう考えればいいですか?
この領域は一律に言えないので、
妊娠希望、妊娠中、授乳中で分けて考える必要があります。
まずは使っている急性期薬、予防薬を整理し、
必要なら早めに専門医と相談するのが安全です。
一般外来でも妊娠の可能性があるかを最初に確認するだけで、
治療の質はかなり変わります。
参考文献
- Eigenbrodt AK, et al. Diagnosis and management of migraine in ten steps. Nat Rev Neurol. 2021;17(8):501-514.
PUBMED: https://pubmed.ncbi.nlm.nih.gov/34145431/ - 日本頭痛学会・日本神経学会・日本神経治療学会 監修.頭痛の診療ガイドライン2021.医学書院,2021.
読者の方へ
Step 10までお読みいただきありがとうございます。
片頭痛診療は、単に頭痛発作を減らすことだけが目標ではありません。
患者が自分の頭痛を理解し、適切なタイミングで適切な薬を使い、
必要なときに予防療法へ進み、最終的に生活の主導権を取り戻すことがゴールです。
この記事がそのための最初の1本になれば幸いです。
ご自身の経験やこのステップが一番難しい!といった感想があれば、
ぜひコメントでお聞かせください。
この記事が日々の片頭痛診療の迷いを減らす一助になれば幸いです。
ご質問等はコメント欄へお寄せください。