はじめに
反復性片頭痛の予防療法でいつから抗CGRP関連薬を考慮すべきか を検討する上で重要なAPPRAISE試験(JAMA Neurol 2024)を、研究デザインと因果推論の観点も交えて要点整理します。
実臨床でのCGRP関連抗体薬と古典的経口予防薬の比較 は、前向き観察コホートTRIUMPH試験の3か月結果(Headache 2025)が詳しいので、あわせてどうぞ。
研究デザインの概要:PICO
P(Patient) :成人の反復性片頭痛(月間片頭痛日数 4–14日) 患者、かつ過去に1–2種類の予防薬で効果が不十分 な患者I(Intervention) :エレヌマブ早期投与(抗CGRP受容体抗体)C(Comparison) :医師選択の非特異的経口予防薬(OMPMs:β遮断薬、トピラマート、三環系抗うつ薬など)O(Outcome) :12か月時点 で当初割り付けられた治療を継続 し、かつ月間片頭痛日数が50%以上減少 した患者の割合(複合アウトカム)
研究デザインの解釈
国際多施設・オープンラベルRCT(第4相試験) :オープンラベルの限界 :主要評価を12か月という長期 に設定しているため、短期的なプラセボ効果の影響は相対的に小さい設計と考えられます。
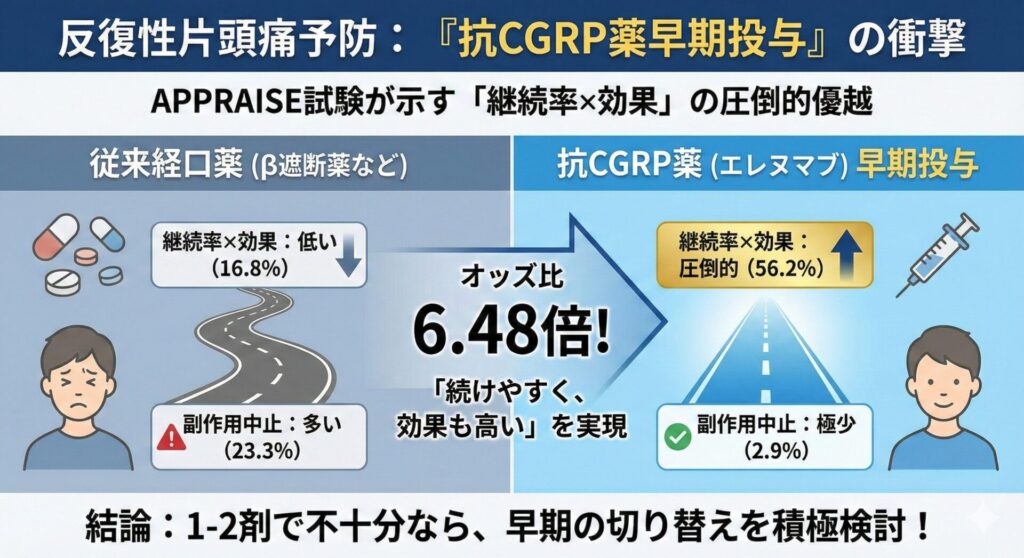
主な結果
主要評価項目達成率 :56.2% vs. 従来経口薬群 16.8% 6.48 (95%信頼区間 4.28–9.82, P<0.001)患者さんの主観的な改善度(PGIC) :76.0% vs. 従来経口薬群: 18.8% 13.75 (95%信頼区間 9.08–20.83, P<0.001)忍容性・継続性 :
治療変更 に至った割合:エレヌマブ群 2.2% vs 従来経口薬群 34.6% 有害事象による中止 :エレヌマブ群 2.9% vs 従来経口薬群 23.3%
比較された従来経口薬の内訳 :
批判的吟味
本研究の強み :本研究の限界点 :
実臨床への落とし込み
対象患者のイメージ :次の一手として抗CGRP関連薬を早期に提案すること を積極的に検討すべきでしょう。外的妥当性の注意点 :ガイドライン動向と日本の現状 :CGRP関連薬を第一選択薬として推奨する と発表していて、日本頭痛学会のポジションステートメントでも同様の見解が示されて入るが、厚生労働省の最適使用推進ガイドライン上、既存治療1剤以上で効果不十分な場合や忍容性が悪い場合に用いる薬剤と位置づけられており、保険診療上は第一選択薬にはできません。
リアルワールドでの比較は下記の記事に要点をまとめています。
よくある質問(FAQ)
Q1. まずは経口薬を何剤か試してから抗CGRP関連薬に進むべき?
A1. 米国頭痛学会の2024年声明は第一選択薬として許容するとしていますが、これは米国の見解です。日本も同様のポジションステートメントは発表されていますが、最適使用推進ガイドラインにより、既存の経口予防薬などを1剤以上試した上でも効果が不十分な場合に抗CGRP関連薬の適応となります。まずは国内のガイドラインに沿った治療選択が基本です。
Q2. コストや保険適用は?
A2. 薬剤費そのものは高額ですが、近年は治療中断によって生じるコスト(救急受診、生産性の低下、急性期治療薬の増量など)や片頭痛による経済的損失まで含めた総費用で議論される傾向にあります。
Q3. 比較された従来経口薬はどの薬剤が多かった?
A3. 初期に割り付けられた薬剤の内訳は、β遮断薬が31.3%、トピラマートが22.1%、三環系抗うつ薬が15.9%などで、日本の日常診療で使われる薬剤の割合とは少し異なる点に注意が必要です。
Take Home Message
継続率 × 効果を同時に評価する実用的な指標で、エレヌマブが従来経口薬に明確に優越することを示した。 副作用が原因の治療中止・変更も極めて少なく、“続けやすく、かつ効果も高い”という点が数字で示された。
参考文献
Pozo-Rosich P, Dolezil D, Paemeleire K, et al. Early Use of Erenumab vs Nonspecific Oral Migraine Preventives: The APPRAISE Randomized Clinical Trial. JAMA Neurol . 2024;81(5):461-470. doi:10.1001/jamaneurol.2024.0368https://pubmed.ncbi.nlm.nih.gov/38526461/
Charles AC, Digre KB, Goadsby PJ, Robbins MS, Hershey A; American Headache Society. Calcitonin gene-related peptide-targeting therapies are a first-line option for the prevention of migraine: An American Headache Society position statement update. Headache . 2024;64(4):333-341. doi:10.1111/head.14692https://pubmed.ncbi.nlm.nih.gov/38466028/
関連
※本ブログは、私個人の責任で執筆されており、所属する組織の見解を代表するものではありません。
About me
脳卒中・頭痛を中心に、脳神経内科のエビデンスを実臨床で使える形に翻訳する脳神経内科医。
非専門医・研修医にも役立つ知識を発信しています。