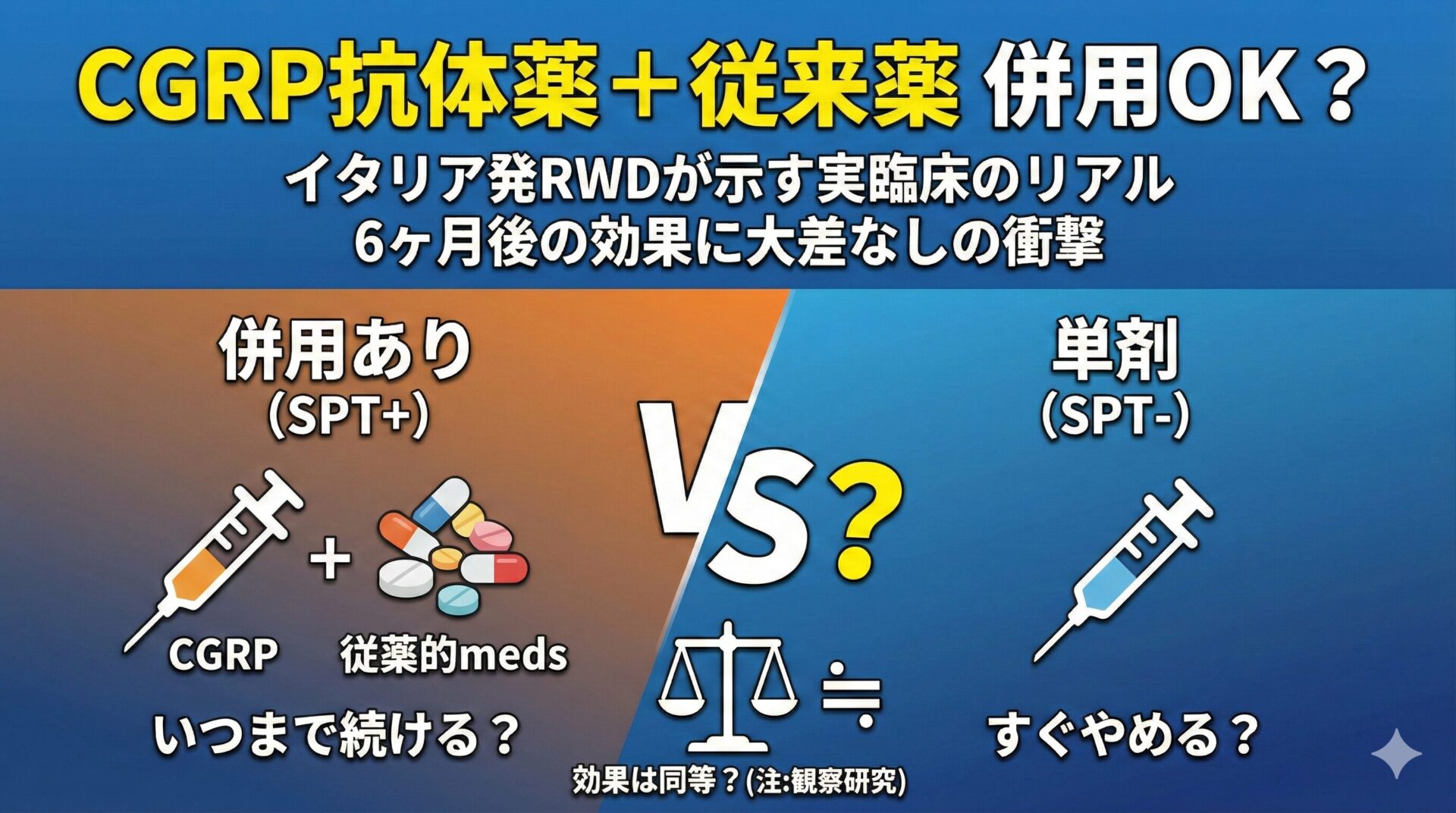
CGRP関連抗体薬と従来の片頭痛予防薬の併用はどう? 〜イタリア発のリアルワールドデータから考える〜
はじめに
片頭痛治療はCGRP関連モノクローナル抗体(CGRP-mAbs)の登場により劇的に変化しました。高い有効性と忍容性から、多くの患者さんが恩恵を受けています。
一方で、実臨床ではすでに従来の予防薬(バルプロ酸、トピラマート、アミトリプチリン、プロプラノロールなど)を内服中の患者さんにCGRP-mAbsを導入するケースが少なくありません。
このとき、先生方はどうされていますか?
「CGRP-mAbsを始めるのだから、今までの薬はすぐに中止すべき?」
「それとも、効果が安定するまで併用を続けるべき?」
このClinical Questionに対して、一つの示唆を与えてくれるリアルワールドデータが、イタリアから報告されました。
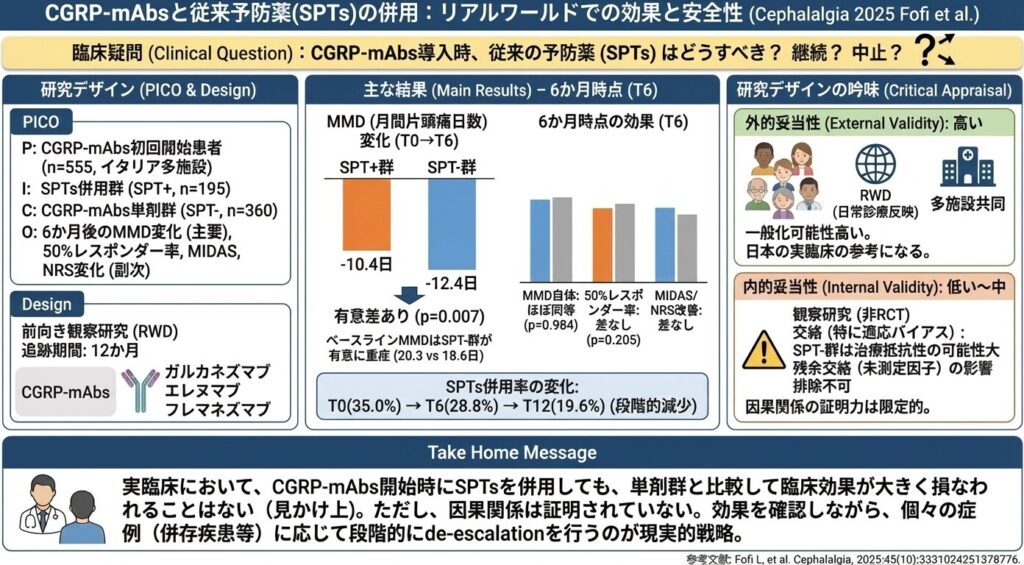
論文のPICO
2025年10月にCephalalgiaに掲載された多施設前向き観察研究です。
- P (Patient):CGRP-mAbsを初めて開始した片頭痛患者(登録599名、解析対象555名(イタリア多施設コホート))
- I (Intervention):CGRP-mAbs開始時に標準的な片頭痛予防薬(SPTs)を併用していた群(SPT+群:195名)
- C (Comparison):CGRP-mAbsを単剤で使用した群(SPT−群:360名)
- O (Outcome):
6か月時点(T6)での月間片頭痛日数(MMD)の変化(主要アウトカム)
50%レスポンダー率・MIDAS・NRSの変化など(副次アウトカム)
※ 使用されたCGRP-mAbsの内訳は、ガルカネズマブ 260名 (46.8%)、エレヌマブ 167名 (30.0%)、フレマネズマブ 128名 (23.1%) でした。ただし、エレヌマブは本邦承認用量と異なる。
研究概要と主な結果
本研究はイタリアの頭痛センターによる多施設前向き観察研究で、CGRP-mAbsを導入した患者を12か月間追跡しています。解析対象は、1年の治療サイクルを完遂した555名です。
ベースラインの片頭痛日数の違い
治療開始時(T0)の月間片頭痛日数(MMD)は、SPT併用群(SPT+)の方が有意に少ない結果でした:
18.6 ± 7.8 vs 20.3 ± 7.2, p = 0.007
月間片頭痛日数の変化
6か月時点(T6)までのMMD減少幅は、SPT併用群(SPT+)で −10.4 ± 7.2、単剤群(SPT−)で −12.4 ± 7.4 でした(p = 0.007)。
6か月時点の効果
T6時点でのMMD自体は両群でほぼ同等(p = 0.984)でした。
また、50%レスポンダー率も差はなく(OR 0.779, 95% CI 0.534–1.138, p = 0.205)、MIDASスコアおよびNRS(Numeric Rating Scale:痛みの強さ)の改善度も両群で有意差はありませんでした(それぞれ p = 0.919, p = 0.664)。
併用薬の変化
SPTsを併用している患者の割合は、T0(35.0%)→ T6(28.8%)→ T12(19.6%)へ、段階的に減少しました。
研究デザインの吟味:内的妥当性と外的妥当性
この研究は前向き観察研究であり、このデザインの強みと弱みを内的妥当性と外的妥当性の観点から評価することが不可欠です。
外的妥当性は高い
本研究の最大の強みは、外的妥当性(一般化可能性)が高い点にあります。
- リアルワールドデータ : RCTのように厳格な除外基準がなく、日常診療で実際に遭遇する”従来の予防薬を併用中”、”併存疾患がある”といった多様な患者が含まれています。
- 多施設共同研究 : イタリア国内の複数の頭痛センターからのデータであり、単一施設の特殊な治療方針に偏っていない点も、一般化可能性を高めています。
このため、研究結果は日本の実臨床現場に当てはめて考える上でも、非常に参考になると言えます。
ただし、人種による違いや保険適応の違いは考慮する必要があります。
内的妥当性: 低い〜中程度
一方で、内的妥当性(=研究結果の真実性、因果関係の証明力)には複数の限界が存在します。
- ランダム化の欠如: 本研究はRCTではないため、患者を併用群(SPT+)と単剤群(SPT-)にランダムに割り付けていません。治療選択は臨床医の判断に委ねられています。
- 交絡: これが内的妥当性を脅かす最大の要因です。
- 適応による交絡:
ベースラインの月間片頭痛日数が単剤群(SPT-)の方が有意に多い(20.3 vs 18.6日)という結果でした。これは、単剤群(SPT-)に従来薬が全く効かなかった/副作用で中止せざるを得なかったような、より治療抵抗性の患者が集まっている可能性を強く示唆します。この背景の違いが、結果に見かけ上の影響を与えている可能性があります。
- 適応による交絡:
- 交絡因子調整の限界: 著者らは多変量解析を用いていますが、これは主にSPT継続の予測因子を探るためであり、主要アウトカム(6ヶ月後のMMD改善度)に対する交絡調整は限定的です。
- 残余交絡: 上記の治療抵抗性や、測定されていない因子(例:患者のアドヒアランス、心理社会的背景)が統計的に調整されないまま結果に影響している可能性(=残余交絡)が残ります。
これらの要因により、SPT併用の有無がCGRP-mAbsの効果に(因果的に)影響しなかったと断定することは困難です。観察研究であり、内的妥当性には限界があります。
臨床的な解釈
この研究は、“内的妥当性は低いが外的妥当性は高い”というリアルワールドデータ研究にありがちな特徴を示しています。
この点を踏まえると、本研究からのメッセージは次のように整理されます。
- 外的妥当性の観点: 実臨床において、CGRP-mAbsを従来の予防薬と併用しながら開始している患者群は、単剤で開始した患者群と比べて、6ヶ月後の臨床アウトカムに(少なくとも見かけ上は)大きな差はなかった。
- 内的妥当性の観点: ただし、これは併用しても効果は変わらないという因果関係を証明するものではない。背景にある交絡(特に治療抵抗性)が結果に影響している可能性を排除できない。
Take Home Message
- 本研究は、外的妥当性が高いリアルワールドデータ研究です。
- 一方で、観察研究であるため交絡(特に、適応による交絡)の影響を受けており、内的妥当性は限定的です。
- これらの限界を認識した上で、結果を解釈するならば、CGRP-mAbs開始時に既存の予防薬を継続しても、単剤群と比較して臨床効果が大きく損なわれることはないという実臨床の感覚を支持するものです。
- 効果を確認しながら、個々の症例(特に併存疾患の有無)に応じて段階的に経口予防薬を漸減・中止していくのが、引き続き現実的な戦略と言えるかもしれません。
参考文献
- Fofi L, Altamura C, Marcosano M, et al. The clinical outcome of patients starting monoclonal antibodies anti-CGRP with concomitant migraine preventive treatments. Cephalalgia. 2025;45(10):3331024251378776. doi:10.1177/03331024251378776
PUBMED: https://pubmed.ncbi.nlm.nih.gov/41105547/