リスク比に惑わされない 〜リスク差やNumber Needed to Treat(NNT)で読む真の治療効果〜

はじめに
「この新薬は脳卒中リスクを30%も低下させます!」
こんな情報に触れると、非常にインパクトが大きく感じられますよね。しかし、その30%低下があなたの目の前の患者さんにとってどれほどの意味を持つのでしょうか?
今回は、論文でよく強調される相対リスク低下(RRR)の数字に惑わされず、患者さん一人ひとりにとっての治療効果を具体的に評価するための必須ツール、絶対リスク低下(ARR)と治療必要数(NNT)について解説します。

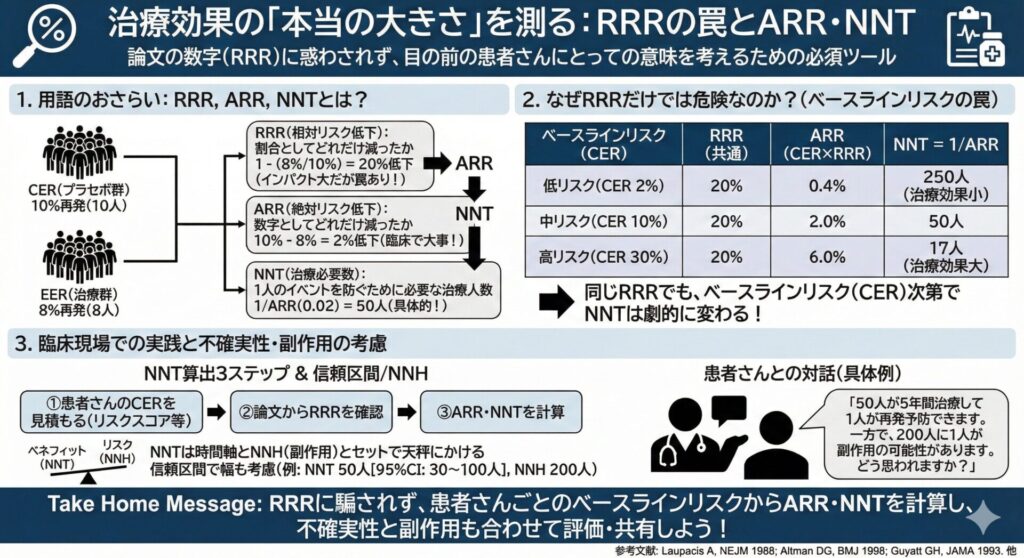
用語のおさらい:RRR、ARR、NNTとは?
まずは、基本となる用語をおさらいします。
ある臨床試験で、以下の結果だったとします。
- 何もしなかった群(プラセボ群)のイベント率 (CER):
100人中10人が再発 → 10% - 新しい薬を使った群のイベント率 (EER):
100人中8人が再発 → 8%
この何もしなかった群のイベント率が、治療効果を考える上での土台となるベースラインリスクです。
- 相対リスク低下 (RRR): リスクが割合としてどれだけ減ったか。
1 - (8% ÷ 10%) = 0.2→ 20%低下 - 絶対リスク低下 (ARR): リスクが数字としてどれだけ減ったか。
10% - 8% = 2%→ 2%低下 - 治療必要数 (NNT): 1人のイベントを防ぐために、何人の治療が必要か。
1 ÷ 0.02 (ARR) = 50→ 50人の治療が必要
ポイント:RRRはインパクトが大きく見えがちですが、臨床で大事なのはARRとNNTです。
なぜRRRだけでは危険なのか?
同じRRR 20%低下の薬でも、治療の土台となるベースラインリスクが違えば、NNTは全く変わります。
表1:RRRが同じでもCER次第でNNTは大きく変わる(例:RRR 20%)
| ベースラインリスク (CER) | RRR | ARR (CER × RRR) | NNT = 1/ARR |
|---|---|---|---|
| 2% (低リスクな人) | 20% | 0.4% | 250人 |
| 10% (中リスクな人) | 20% | 2.0% | 50人 |
| 30% (高リスクな人) | 20% | 6.0% | 17人 |
高リスクな人には非常に有効な治療も、低リスクな人にとっては、副作用を考えると割に合わないかもしれません。
臨床現場でのNNT算出:3ステップ実践ガイド
- 患者さんのベースラインリスクを見積もる
- 目の前の患者さんがもし治療をしなかったら、今後イベントを起こす確率はどれくらいか?を考えます。
脳卒中二次予防では、ESRSやSPI-IIといったリスクスコアが参考になります。近年の検証でも、ESRSとSPI-IIは5年再発や複合イベントの層別化に有用と報告されています。
- 目の前の患者さんがもし治療をしなかったら、今後イベントを起こす確率はどれくらいか?を考えます。
- 論文からRRRを確認する
- 治療の根拠となる論文のRRRをチェックします。
- ARRとNNTを計算する
ARR = (あなたの患者のCER) × RRRNNT = 1 / ARR
信頼区間とNumber Needed to Harm(NNH):不確実性も数字で伝える
- 不確実性を考慮する(信頼区間)
論文の数値には必ず95%信頼区間という幅があります。
NNTも〇〇人〜〇〇人という幅で捉えるのがより誠実です。
※ 実務メモ:
NNTの95%信頼区間はARRの95%信頼区間の上下限を逆数にして求めます。
効果が0をまたぐ場合、NNTは∞を挟んでNNTB/NNTHに分かれるため、不確実または二本立て表記が安全です。 - 副作用も数字で評価する(NNH)
ベネフィット(NNT)と同時に、リスクであるNNH (Number Needed to Harm)、つまり1人に副作用を起こすのに必要な治療人数も確認します。- 丸め方:
NNT(ベネフィット)は切り上げ、NNH(リスク)は切り下げ。
メリットの過大評価とリスクの過小評価を避けるための実務慣行です。
- 丸め方:
問:NNT・NNHの具体例からどう考える?
このお薬を飲むと、50人の方が5年間治療を続けると、そのうち1人が脳卒中の再発を防げる計算です。一方で、200人に1人くらいの割合で、大きな出血の副作用が増える可能性も報告されています。このお話を聞いて、どう思われますか?
Take Home Message
- 論文のリスク比だけを見るのは危険⚠️
患者さん自身のベースラインリスク(何もしなかった場合のリスク)が全ての土台になります。 - リスク差とNNTを計算して、治療効果の“本当の大きさ”を評価する。
- NNTは時間軸とNNH(副作用)とセットで天秤にかける。
よくある質問(FAQ)
Q1. NNTはいくつなら良いのでしょうか?
A1. 絶対的な基準はありません。疾患の重さや副作用(NNH)とのバランスで判断します。
Q2. 論文にオッズ比しか載っていない時はどうすれば?
A2. イベント発生率が低い(10%未満など)稀な病気では、オッズ比は相対リスク(リスク比)とほぼ同じ値になるため、オッズ比をリスク比の代わりとして使ってNNTを計算しても大きな問題はありません。しかし、イベント発生率が高いありふれた病気の場合、オッズ比はリスク比よりも治療効果を大きく見せがちなので注意が必要です。対照群イベント率を用いたオッズ比からリスク比を近似する手法を使う手もありますが、ベースラインリスクが高いときは過大評価に注意が必要です。
Q3. 追跡期間が違う試験のNNT同士を比較できますか?
A3. 原則として避けるべきです。NNTは期間に強く依存するため、単純比較はできません。
もし比較する場合は、期間を明示して並べて評価するか、専門的な統計手法で期間を揃えて再計算する必要がありますが、注意深い解釈が求められます。
参考文献
- Laupacis A, Sackett DL, Roberts RS. An assessment of clinically useful measures of the consequences of treatment. N Engl J Med. 1988;318(26):1728-1733. doi:10.1056/NEJM198806303182605
PUBMED: https://pubmed.ncbi.nlm.nih.gov/3374545/ - Altman DG. Confidence intervals for the number needed to treat. BMJ. 1998;317(7168):1309-1312. doi:10.1136/bmj.317.7168.1309
PUBMED: https://pubmed.ncbi.nlm.nih.gov/9804726/ - Guyatt GH, Sackett DL, Cook DJ. Users’ guides to the medical literature. II. How to use an article about therapy or prevention. A. Are the results of the study valid? Evidence-Based Medicine Working Group. JAMA. 1993;270(21):2598-2601. doi:10.1001/jama.270.21.2598
PUBMED: https://pubmed.ncbi.nlm.nih.gov/8230645/