片頭痛の非侵襲的ニューロモデュレーション:国際頭痛学会ガイドライン2025
はじめに
片頭痛治療において、非薬物療法であるニューロモデュレーション(Neuromodulation)の重要性が高まっています。
2025年10月に、国際頭痛学会(IHS)によるエビデンスに基づく最新のガイドライン (GL) が Cephalalgia 誌に発表され、これらのデバイスの推奨レベルが示されました。
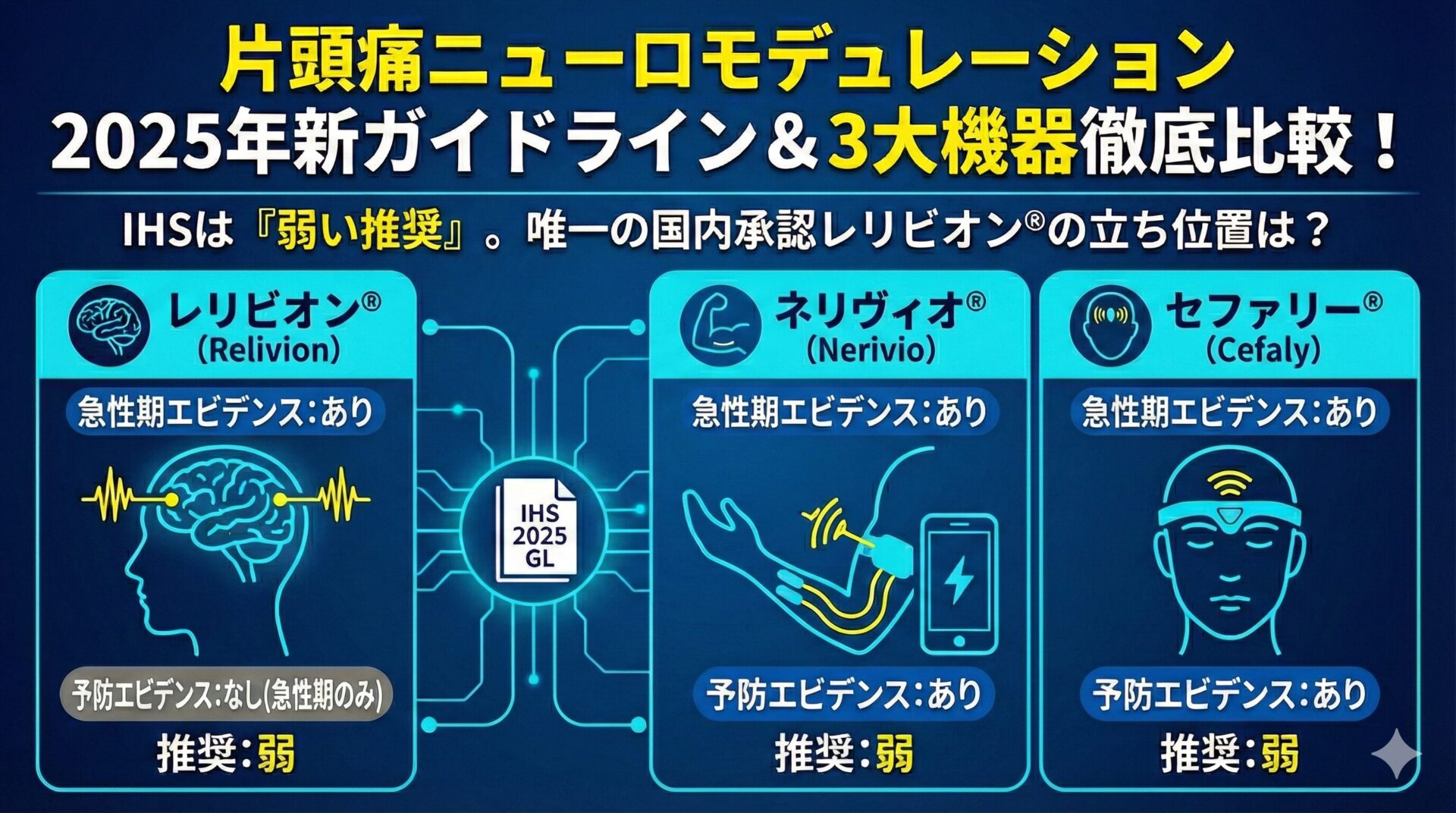
日本では、レリビオン®が2023年12月にPMDAにより急性期治療用として承認されました。
一方で、ネリヴィオ®は国内未承認、セファリー®も未承認という状況です。
今回は、この国際頭痛学会のガイドライン2025を用いながら、主要デバイスの根拠となったRCTを比較し、日本での臨床的な立ち位置を整理します。
そもそもニューロモデュレーションとは?
なぜ効く?
まず、今回のテーマであるニューロモデュレーション(Neuromodulation; 神経調節)について、基本的な概念をおさらいします。
ニューロモデュレーションとは?
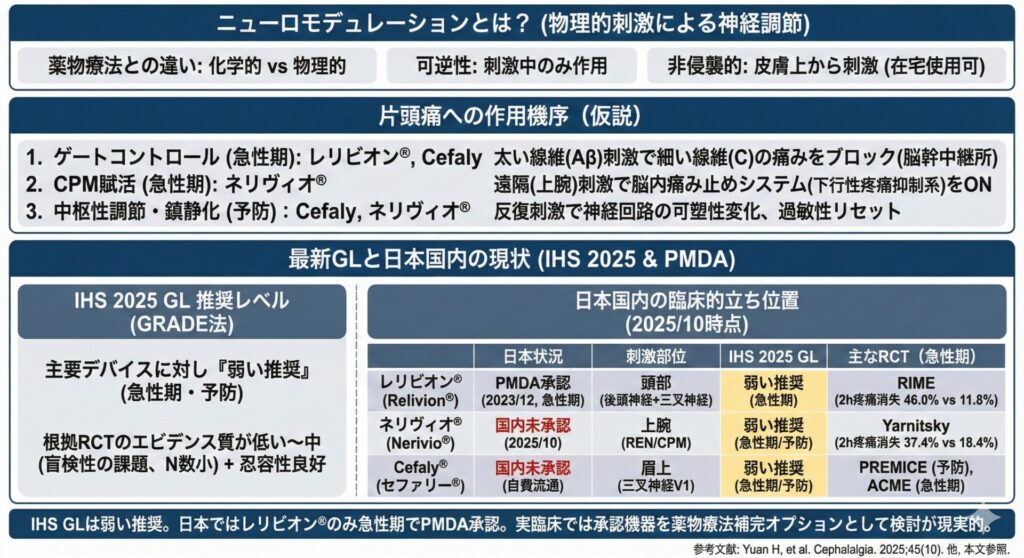
非常に分かりやすく言えば、特定の神経回路に電気や磁気などの物理的な刺激を与え、その活動を調節する治療法の総称です。
- 薬物療法との違い: 薬物療法が血液を介して全身に薬を届け、神経細胞の受容体などに作用する化学的アプローチであるのに対し、ニューロモデュレーションは、狙った神経に直接(あるいは間接的に)働きかける物理的アプローチです。
- 可逆性: 基本的には刺激を加えている間だけ神経活動が変化し、刺激をやめれば元に戻る可逆的な治療です。
(※ 予防治療は、長期的な使用により神経回路の可塑的変化を目指します) - 侵襲的と非侵襲的: 脳神経外科の領域では体内に電極を植え込む侵襲的な治療(例:パーキンソン病に対する脳深部刺激療法(DBS)や、難治性疼痛に対する脊髄刺激療法(SCS))も含まれます。しかし、今回取り上げるのは、すべて皮膚の上から刺激する非侵襲的なデバイスです。安全性が高く、在宅で患者さん自身が使用できるのが特徴です。
片頭痛になぜ効くのか?(作用機序の仮説)
片頭痛のメカニズムは複雑ですが、痛みの中心には三叉神経系の過剰な興奮と脳の過敏性があります。
ニューロモデュレーションは、主に以下の3つの機序でこれらにアプローチすると考えられています。
- ゲートコントロールセオリー(急性期)
- 対象: レリビオン®(三叉神経+後頭神経)、セファリー®(三叉神経)
- 機序: 痛みを伝える細い神経線維(C線維など)と触覚など(ピリピリ感)を伝える太い神経線維(Aβ線維など)は、脳幹の同じ中継所(三叉神経脊髄路核)に入力されます。
- デバイスで太い線維を意図的に刺激すると、そちらの信号が優先され、中継所のゲートが閉じて細い線維からの痛みの信号が脳に伝わるのをブロックします。
痛いところをさすると痛みが和らぐのと同じ原理を電気的に行っているイメージです。
- Conditioned Pain Modulation(CPM)の賦活(急性期)
- 対象: ネリヴィオ®(上腕の末梢神経)
- 機序: これは遠隔地(腕)の刺激で頭痛を抑える機序です。
- 私たちの脳には、ある部位に痛くない程度の刺激が加わると全身の痛みを抑えるために作動する下行性疼痛抑制系という、“脳内の痛み止めシステム”が備わっています。これがCPMです。
- ネリヴィオ®は腕の神経を刺激することで、このCPMのスイッチを意図的にONにし、脳幹から脊髄へ痛みを抑えろという指令を出させることで、結果として頭部の片頭痛の痛みを和らげます。
- 中枢性の調節・鎮静化(予防)
- 対象: セファリー®(予防モード)、ネリヴィオ®(予防モード)
- 機序: 片頭痛患者さんの脳は、慢性的に過敏な状態(光や音、匂いに敏感になったり、少しの刺激で痛みを感じやすくなったりする状態)にあると考えられています。
- デバイスの刺激を毎日繰り返し(例:セファリー®の予防モードは1日20分)、脳に信号を送り続けると神経回路の可塑性が促されます。
- これにより、脳の過剰な興奮性がリセットされて鎮静化したり、前述のCPMが強化されたりすることで、片頭痛発作が起きにくい体質へと導くと考えられています。
国際頭痛学会ガイドライン2025の推奨レベル
まず、今回IHSから発表されたガイドライン2025の結論から見ていきましょう。
このガイドラインは、GRADE法(エビデンスの質を評価し、推奨度を決定する世界標準の手法)を用いています。
結論として、IHSは主要な非侵襲的ニューロモデュレーションに対しては、以下のように弱い推奨 を出しました。
- 急性期治療:
- SAVI Dual (sTMS)
- Cefaly (e-TNS)
- Relivion (eCOT-NS)
- Nerivio (REN)
- 予防治療:
- gammaCore (nVNS)
- Cefaly (e-TNS)
- Nerivio (REN)
なぜ弱い推奨なのか? (EBM的視点)
推奨と聞くと強く聞こえますが、GRADE法における弱い推奨は、エビデンスに不確実性があるため、患者さんの価値観や好みによって選択すべきという意味合いを持ちます。
IHSが推奨を弱いに留めた理由は、根拠となったRCTのエビデンスの質が非常に低い〜中等度と評価されたためです。
- 主なLimitation:
- 盲検性の課題: デバイス特有のピリピリ感などにより、患者さんが実刺激かシャム刺激(偽刺激)か判別できてしまうリスク(=盲検性が不確実)。
- シャム刺激(プラセボ)反応の高さ: 偽刺激群でも一定の効果(=プラセボ効果)が認められる。
- サンプルサイズ: 多くの試験が比較的小規模で、サンプル数が少ない。
一方で、これらのデバイスは忍容性が総じて良好であり、薬物相互作用の懸念がないという大きな利点があります。そのため、エビデンスの質に限界はありつつも、弱い推奨としてリストアップされたのです。
【日本承認】レリビオン® [急性期]
- デバイス: 頭部に装着し、三叉神経と後頭神経を同時に刺激 (eCOT-NS: external Concurrent Occipital and Trigeminal Neurostimulation)。
- 日本での状況: PMDA承認済み(2023年12月6日, 急性期治療)。PMDA審査報告書では、薬物療法を補完するオプションと位置づけられています。
- 国際頭痛学会ガイドライン2025: 急性期治療として、弱い推奨
根拠となったRCT:
RIME試験 (Tepper SJ, et al. Headache. 2022)
- P (Patients): 片頭痛患者
- I (Intervention): レリビオン®実刺激 1時間
- C (Control): シャム刺激
- O (Outcome):
- 主要評価項目: 2時間後の痛み軽減
- 副次評価項目: 2時間後の疼痛消失
- 結果:
- 2h後の痛み軽減: 60.0% (実刺激群) vs 37.3% (シャム群) (p=0.018)
- 2h後の疼痛消失: 46.0% (実刺激群) vs 11.8% (シャム群) (p<0.001)
【国内未承認】ネリヴィオ® [急性期・予防]
- デバイス: 上腕に装着し、遠隔電気神経調節を行う。腕への刺激で脳幹のCPMを賦活化させます。
- 日本での状況: 国内未承認
- 海外での状況: 米国FDAでは急性期・予防の両方の用途で承認/認可済み。特に2024年に適用年齢が8歳以上へと拡大され、小児片頭痛の非薬物療法として注目されています。
- 国際頭痛学会ガイドライン2025: 急性期治療および予防療法として、弱い推奨
根拠となったRCT (急性期):
Yarnitsky D, et al. (Neurology. 2019)
- P (Patients): 片頭痛患者
- I (Intervention): ネリヴィオ®実刺激
- C (Control): シャム刺激
- O (Outcome):
- 主要評価項目: 2時間後の疼痛消失
- 副次評価項目: 2時間後の痛み軽減
- 結果:
- 2h後の疼痛消失: 37.4% (実刺激群) vs 18.4% (シャム群) (p=0.001)
- 2h後の痛み軽減: 66.1% (実刺激群) vs 38.8% (シャム群) (p<0.001)
【国内未承認】セファリー® [急性期・予防]
- デバイス: 眉上(おでこ)に装着し、三叉神経V1(上窩枝)を刺激。
- 日本での状況: 国内未承認。PMDAの文書では海外承認の類似機器として言及されるに留まります。
- 国際頭痛学会ガイドライン2025: 急性期治療および予防療法として、弱い推奨
根拠となったRCT
① 予防 (PREMICE試験; Neurology. 2013)
- PICO: P: 片頭痛患者, I: セファリー®予防モード, C: シャム刺激, O: 月間片頭痛日数の変化 (主要), 50%レスポンダー率 (副次)
- 結果:
- 月間片頭痛の変化: p=0.054(主要評価項目は統計的有意差なし)
- 50%レスポンダー率: 38.2% (実刺激群) vs 12.1% (シャム群) (p=0.023)
② 急性期 (ACME試験; Cephalalgia. 2019)
- PICO: O: 1時間後の痛み軽減 (主要)
- 結果: シャム群と比較し、1時間後の痛み軽減で有意差あり。
比較と臨床的視点(まとめ)
最新の状況を一覧表に整理します。
| デバイス | 日本での状況 (2025/10時点) | 刺激部位 | IHS 2025 GL 推奨 | 主なRCT(急性期) 2h 疼痛消失 |
| レリビオン® | PMDA承認 (急性期) | 頭部 (後頭神経+三叉神経) | 弱い推奨 (急性期) | 46.0% vs 11.8% (RIME) |
| ネリヴィオ® | 未承認 (米: 8歳以上, 急性期+予防) | 上腕 | 弱い推奨 (急性期/予防) | 37.4% vs 18.4% (Yarnitsky) |
| セファリー® | 未承認 | 眉上 (三叉神経 V1) | 弱い推奨 (急性期/予防) | (ACME試験は1h痛み軽減が主要) |
批判的吟味のポイント (Head-to-head試験は無い)
- レリビオン® (46.0%) とネリヴィオ® (37.4%) の疼痛消失の絶対値を直接比較はできません。対象集団や試験デザイン(主要評価項目の設定)が異なるためです。
- 両試験ともシャム群に対して明確な優越性を示しています。
Take Home Message 🏠
- 国際頭痛学会ガイドライン2025は、主要なニューロモデュレーション機器(レリビオン®, ネリヴィオ®, セファリー®等)に対し、弱い推奨を提示しました。
- 弱い推奨の背景には、忍容性の高さ(利点)とエビデンスの質の限界(盲検性やサンプル数の課題)があります。
- 日本国内の承認状況は以下になっています。
- レリビオン®: 唯一、急性期治療としてPMDAが承認。RIME試験 (疼痛消失46.0%) が根拠。
- ネリヴィオ®: 国内未承認。米国では8歳以上・急性期+予防療法で承認されており、将来的な選択肢として注目されます。
- Cefaly: 国内未承認。予防療法 (PREMICE)・急性期治療 (ACME) ともにRCTによるエビデンスがあります。
- 実臨床では、承認機器であるレリビオン®を、PMDAの示す通り薬物療法不応・不耐・禁忌例への補完的オプションとして検討するのが現実的な第一歩となります。ただし、まだ販売には至っておりません(2026年2月末現在)。
参考文献
- Yuan H, Orr SL, Al-Karagholi MAM, et al. International Headache society evidence-based guidelines on the use of non-invasive neuromodulation devices for the acute and preventive treatment of migraine. Cephalalgia. 2025;45(10):3331024251388377. doi:10.1177/03331024251388377
PUBMED: https://pubmed.ncbi.nlm.nih.gov/41117312/ - Tepper SJ, Grosberg B, Daniel O, et al. Migraine treatment with external concurrent occipital and trigeminal neurostimulation-A randomized controlled trial. Headache. 2022;62(8):989-1001. doi:10.1111/head.14350
PUBMED: https://pubmed.ncbi.nlm.nih.gov/35748757/ - Yarnitsky D, Dodick DW, Grosberg BM, et al. Remote Electrical Neuromodulation (REN) Relieves Acute Migraine: A Randomized, Double-Blind, Placebo-Controlled, Multicenter Trial. Headache. 2019;59(8):1240-1252. doi:10.1111/head.13551
PUBMED: https://pubmed.ncbi.nlm.nih.gov/31074005/ - Schoenen J, Vandersmissen B, Jeangette S, et al. Migraine prevention with a supraorbital transcutaneous stimulator: a randomized controlled trial. Neurology. 2013;80(8):697-704. doi:10.1212/WNL.0b013e3182825055
https://pubmed.ncbi.nlm.nih.gov/23390177/ - Chou DE, Shnayderman Yugrakh M, Winegarner D, Rowe V, Kuruvilla D, Schoenen J. Acute migraine therapy with external trigeminal neurostimulation (ACME): A randomized controlled trial. Cephalalgia. 2019;39(1):3-14. doi:10.1177/0333102418811573
PUBMED: https://pubmed.ncbi.nlm.nih.gov/30449151/